¿QUÉ ES LA ESCLEROSIS MULTIPLE ?
La Esclerosis Múltiple es una enfermedad neurológica que se suele presentar en adultos jóvenes. Su origen y su cura son desconocidos, pero la investigación no cesa. En ella reside la esperanza de encontrar pronto una solución definitiva a la Esclerosis Múltiple.
La evolución de la enfermedad varía mucho: mientras en unos casos permite realizar una vida pr´cticamente "normal", en otros la calidad de vida puede verse condicionada. Se puede decir que la EM es una enfermedad caprichosa, enigm´tica e impredecible.
Recibir el diagnóstico de la EM es un trago difíl que afecta tanto a la persona con EM como a la familia, amigos, etc. Es importante estar bien informado (consultar fuentes fiables, mantener el espíritu crítico...) para gestionar la enfermedad de manera adecuada.
Recurrir a las asociaciones de EM también es aconsejable. En ellas podrá conocer personas en su misma situación, así como recibir orientación y asesoramiento de profesionales especializados en rehabilitación: trabajadores sociales, psicólogos, fisioterapeutas, terapeutas ocupacionales, auxiliares de clínica, enfermeras, terapeutas ocupacionales, logopedas, médicos, etc.
Manténgase al corriente sobre los nuevos tratamientos y comunique sus dudas a su neurólogo/a. Él/ella es quien mejor conoce su caso.
En España hay 40.000 personas con Esclerosis Múltiple, en Europa 500.000 y más de dos millones en el mundo.
¿Qué causa esta enfermedad?
A pesar de que la causa exacta de la EM se desconoce, muchos científicos creen que la destrucción de la mielina es el resultado de una respuesta anormal del sistema inmunológico hacia el propio organismo. Normalmente, el sistema inmunológico defiende el organismo de «invasores» ajenos como por ejemplo los virus y bacterias. En las enfermedades autoinmunes, el organismo ataca sin advertencia su propio tejido. En la EM, la sustancia atacada es la mielina.
La causa específica de la EM es desconocida, pero podrían contribuir a su desarrollo factores genéticos y/o ambientales. Algunas hipótesis han señalado que la EM podría tener un origen viral, aunque por el momento no se dispone de pruebas científicas fiables indicativas de que un virus específico cause el proceso.
Aunque no se conozca realmente la causa, se sabe con certeza que ocurre una alteración de la función del sistema inmunitario que afecta de manera decisiva a la enfermedad. En la EM, se dan procesos inflamatorios que lesionan las vainas de mielina y los oligodendrocitos (células encargadas de generar y mantener las vainas de mielina de los axones en el SNC).
¿Cómo ocurre este proceso?
Nuestro sistema inmunitario es el encargado de proteger al organismo de todos los tipos de infecciones. Cuando los leucocitos –células inmunitarias específicas y células inmunitarias activadas o “macrófagos”- atacan a microorganismos extraños (bacterias, virus, parásitos y hongos) se producen reacciones inflamatorias. Esta defensa está coordinada por los denominados “linfocitos T”, una variedad de leucocito producido en la médula ósea.
En las enfermedades autoinmunitarias, como es la EM, los linfocitos T no reconocen como propias a ciertas estructuras celulares, tomándolas por agentes “extraños” y preparándose para destruirlas: este fenómeno se denomina activación de los linfocitos T. En cuanto los linfocitos T son activados, pueden penetrar en el SNC para atacar a las células nerviosas.
¿Cómo se dañan las células nerviosas?
Las células nerviosas poseen unas fibras largas, delgadas y flexibles (axones) que permiten la transmisión de impulsos –señales eléctricas- a lo largo del nervio; de este modo, el encéfalo puede comunicarse con las distintas partes del cuerpo.
Tanto en el encéfalo como en la médula espinal, las fibras nerviosas están rodeadas por una capa externa aislante denominada mielina.
Se trata de una vaina de grasa protectora, interrumpida periódicamente por los llamados “nódulos de Ranvier” que permiten la transmisión a gran velocidad de las señales eléctricas (mensajes) al saltar de uno a otro y no tener que desplazarse a lo lardo de toda la longitud de la fibra.
Cuando los linfocitos T se activan, atacan a las células nerviosas en un proceso en el que también intervienen macrófagos (otras células defensivas), dañando la capa de mielina (desmielinización) e impidiendo que los impulsos nerviosos se desplacen por los nervios con la misma rapidez o, incluso, que lleguen a transmitirse. Esta ralentización o bloqueo da lugar a los síntomas de la EM.
Si la inflamación provocada por el ataque de los linfocitos T cubre una región grande, se producen cicatrices denominadas placas.
Por otro lado, investigaciones recientes han demostrado que en la EM no sólo se destruyen las vainas de mielina, sino que también ocurre un daño axonal. Este fenómeno también parece estar asociado, al menos en parte, a la existencia de inflamación y ocurre desde las fases iniciales de la enfermedad. El daño axonal contribuye en gran medida a la neurodegeneración y a la acumulación de discapacidad.
¿CUALES SON LOS SINTOMAS DE LA ESCLEROSIS MULTIPLE?
Ello depende de las áreas del SNC lesionadas; los síntomas no solamente varían entre diferentes personas sino también en una misma persona y según el momento. También pueden variar en gravedad y duración. Una persona con EM experimenta normalmente más de un síntoma pero no todas las personas van a experimentar todos los síntomas existentes.
Los síntomas más frecuentes son: debilidad, hormigueo, poca coordinación, fatiga, problemas de equilibrio, alteraciones visuales, temblor, espasticidad o rigidez muscular, trastornos del habla, problemas intestinales o urinarios, andar inestable (ataxia), problemas en la función sexual, sensibilidad al calor, problemas de memoria, y trastornos cognitivos entre otros.
No existe una EM típica. La afectación difusa de distintas áreas del Sistema Nervioso Central, hace que los síntomas varíen de unas personas a otras dependiendo de las zonas afectadas. Además, una misma persona puede sufrir diferentes síntomas a lo largo de la enfermedad. No obstante, la mayoría de las personas experimenta más de un trastorno, aunque algunos de los síntomas son más frecuentes que otros.
Pueden durar días o meses. Después disminuyen o desaparecen, pero posteriormente se pueden manifestar de nuevo.
La exposición al sol puede empeorar algunos síntomas.
Los síntomas frecuentes son los siguientes:
Fatiga
Las personas con EM suelen manifestar un tipo de fatiga general y debilitante que no se puede prever y/ o es excesiva con respecto a la actividad
Trastornos visuales
- Visión borrosa
- Visión doble
- Neuritis óptica
- Movimientos oculares rápidos o involuntarios
- Pérdida total de visión (infrecuente)
- Problemas de equilibrio y coordinación
Pérdida de equilibrio
Temblores
Ataxia (inestabilidad al caminar)
Vértigos y mareos
Torpeza en una de las extremidades
Falta de coordinación
Debilidad, que puede afectar, en particular, a las piernas y el caminar.
Espasticidad
- Contracciones involuntarias y rigidez
Alteraciones de sensibilidad
- Cosquilleo, entumecimiento (parestesia), o sensación de quemazón en zonas corporales.
- Dolor muscular y otros dolores asociados con la EM, como dolor facial.
- Sensibilidad al calor: ante un incremento de la temperatura, se produce un empeoramiento pasajero de los síntomas.
- Otras sensaciones no definibles
Trastornos del habla
- Habla lenta
- Palabras arrastradas
- Cambios en el ritmo del habla
Problemas de vejiga e intestinales
- Micciones frecuentes y/ o urgentes
- Vaciamiento incompleto o en momentos inadecuados
- Estreñimiento
- Falta de control de esfínteres (poco frecuentes)
Problemas de sexualidad e intimidad
- Impotencia
- Disminución de la excitación
- Pérdida de sensación
Trastornos cognitivos y emocionales
- Problemas de memoria a corto plazo
- Trastornos de la concentración, discernimiento y/ o razonamiento.
Algunos de estos síntomas, tales como la fatiga o las alteraciones cognitivas, pueden pasar inadvertidas a las personas que rodean a las personas afectadas
DIAGNOSTICO
El diagnóstico de la enfermedad se realiza primordialmente por la historia clínica y la exploración neurológica y teniendo en cuenta que la resonancia magnética (RM) ha sido la técnica con mayor impacto en la esclerosis múltiple.
Los potenciales evocados ayudan a corroborar dicho diagnóstico así como el estudio del líquido cefalorraquídeo.
El número y localización de las lesiones en la RM pueden variar con el tiempo, pero la aparición de las lesiones de determinadas características en la RM hacen pensar en esclerosis múltiple aunque en ocasiones es difícil diferenciar con certeza lesiones desmielinizantes de otras lesiones de origen distinto.
Así pues, la historia clínica, la exploración neurológica, los potenciales evocados, la RM y los datos del líquido cefalorraquídeo, son importantes para realizar el diagnóstico de esclerosis múltiple.
PRONOSTICO
Actualmente es difícil predecir la aparición de brotes o síntomas atribuibles a la esclerosis múltiple (EM). Existen formas benignas de EM, en las que la enfermedad ocasiona muy pocos trastornos o consecuencias a lo largo de la vida.
Por otro lado, tras un empeoramiento o recaída suele acontecer una mejoría. No es infrecuente la remisión prácticamente completa de los síntomas. La mayoría de los afectados mantienen la capacidad para andar después de transcurridos muchos años del inicio de esta afección del sistema nervioso.
Es importante el seguimiento de su evolución mediante visitas periódicas al neurólogo que es quien mejor puede aconsejarle e informarle de los tratamientos aplicables en cada fase del curso evolutivo o de las complicaciones, si aparecen
TRATAMIENTO
Los fármacos que modifican la enfermedad
Fármacos aprobados en la actualidad para el manejo de la EM (noviembre 2011)
| |||
Fármaco
|
Posología
|
Vía
|
Fabricante
|
IFN-β-1b
Betaferon®
Extavia ®
|
250 µg a días alternos
|
S.C.
|
Bayer HealthCare Pharmaceuticals, Inc. (Leverkusen, Alemania)
Novartis International AG (Basilea, Suiza)
|
IFN- β-1a
Avonex ®
|
30 µg una vez a la semana
|
I.M.
|
Biogen Idec (Cambridge, EE.UU.)
|
IFN- β-1a
Rebif ®
|
22 o 44 µg tres días a la semana
|
S.C.
|
EMD Serono, Inc. (Rockland, EE.UU)
|
Acetato de glatirámero
Copaxone ®
|
20 mg diarios
|
S.C.
|
Teva Pharmaceutical Industries Ltd, (Petah Tikva, Israel)
|
| FingolimodGilenya® |
1 cápsula diaria de 0,5mg
|
Vía Oral, Cápsulas
|
Novartis
(Basel, Suiza)
|
Natalizumab
Tysabri®
|
300 mg cada 4 semanas
|
I.V. perfusi´`on en 1 hora
|
Elan Pharmaceuticals, Inc.,
(Dublin, Irlanda)
|
Mitoxantrona
Novantrone®
|
12 mg /m2 de superficie corporal cada 3 meses
|
I.V. infusión en 5-15 minutos
|
EMD Serono, Inc. (Rockland, EE.UU)
|
Para ciertas personas, el diagnóstico de Esclerosis Múltiple (EM) proporciona cierto alivio, puesto que brinda un nombre y una explicación a toda una gama de síntomas extraños. Para otras, dicho diagnóstico despierta imágenes de mal pronóstico. Probablemente, ambas reacciones se atenúen con el tiempo, pero para toda persona con EM, el día del diagnóstico es el día en que su vida cambia para siempre.
Antes de que pueda asimilar totalmente dicha noticia, la persona con Esclerosis Múltiple deberá tomar una decisión sobre el uso de ‘fármacos modificadores’ de la enfermedad. Hay unanimidad en la comunidad científica de que estos fármacos son más eficaces cuando se comienzan a tomar tempranamente, y antes de que la enfermedad haya tenido tiempo para realizar daños significativos
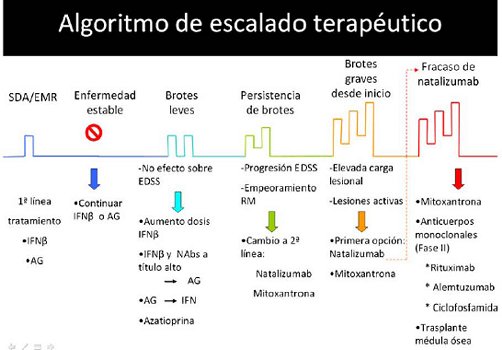

EMBARAZO
Los estudios de seguimiento no han demostrado ningún tipo de relación entre embarazo o número de embarazos y evolución a largo plazo de la enfermedad. Por lo que tanto se puede decir que la gestación no empeora el curso de la enfermedad.
El embarazo puede aumentar algunos de los síntomas ya existentes como por ejemplo la fatiga, el aumento de frecuencia miccional, el estreñimiento, etc. que el embarazo ya de por sí puede producir estas manifestaciones
Además se ha comprobado que el embarazo es una «medida de protección» para la aparición de brotes (que podría tener una explicación inmunológica). En el post-parto podría existir un aumento de riesgo de aparición de brotes que es cuando el neonato precisaría una serie de estímulos y cuidados. Por ello y en tal caso sería necesario el soporte familiar
FORMACION EN CUIDADO
La Federación Española para la Lucha contra la Esclerosis Múltiple (FELEM), la Asociación Balear de Em (ABDEM) y la Fundación Vasca Eugenia Epalza Fundazioa, participaron en un proyecto financiado por el programa Leonardo da Vinci para la formación de cuidadores familiares de personas con Esclerosis Múltiple.
El resultado consistió en un DVD y una herramienta de formación:
El resultado consistió en un DVD y una herramienta de formación: